高畠西眼科では、経験豊富な医師、スタッフが皆様の目の悩みに全力でお応えいたします。
日常生活で起こる様々な怪我や疾患、アレルギーなどによる症状はもちろん、最先端の医療技術を取り入れた治療・手術にも幅広く対応いたします。
一般眼科
- 緑内障
-
緑内障は、何らかの原因で視神経が障害され視野が狭くなる病気で、眼圧の上昇がその病因の一つと言われています。
一度障害を受けた視神経は、再生することがないため、緑内障は失明する危険を伴う大変怖い病気といわれているにもかかわらず、40歳以上の20人に1人がかかる身近な病気で、平成24年現在、日本での失明の原因の第一位です。
近年では若年化・増加傾向にあるといわれており、早期発見、早期治療が大切なので、40歳以上の方は検査をおすすめします。 - 白内障
-
人の目は、よくカメラにたとえられますが、カメラのレンズに相当するのが水晶体です。
正常な水晶体は透明で、光をよく通します。しかし、さまざまな原因で水晶体の中身のたんぱく質が変性して、濁ってくることがあります。これが「白内障」です。
白内障はさまざまな原因で起こりますが、最も多いのは加齢によるものであり、これを「加齢性白内障」と呼んでいます。個人差がありますが、誰でも年をとるにつれ、水晶体は濁ってきます。加齢性白内障は一種の老化現象ですから、高年齢の人ほど多く発症します。
最近では、アトピー性皮膚炎や糖尿病などの合併症として、若い人の発症が増えています。
その他、母親の体内で風疹に感染するなどが原因で生まれつき白内障になっているケースや、目のけがや薬剤の副作用から白内障を起こす場合もあります。 - 糖尿病網膜症
-
糖尿病網膜症は、糖尿病腎症・神経症とともに糖尿病の3大合併症のひとつで、我が国では成人の失明原因の上位を占める大変危険な病気です。
血糖値が高い状態が長く続くことで、網膜の細い血管が少しずつ損傷を受け、変形や詰まりをおこします。血管が詰まると網膜のすみずみまで酸素が届かなくなり、網膜が酸欠状態に陥ります。それを新しい血管(新生血管)を生むことで補おうとしますが、新生血管はもろいために容易に出血を起こし、さらにはかさぶたのような膜(増殖組織)ができ、これが原因で網膜剥離を起こします。
糖尿病網膜症はかなり進行するまで自覚症状がないので、糖尿病の方は常に注意が必要です。定期的に眼科を受診し、眼底検査を受けるよう心がけましょう。 - 黄斑円孔
-
眼底の中心にある黄斑部の網膜(中心窩)に穴があく病気です。穴の直径1mmに満たないとても小さなものでも、黄斑部は最も視力が鋭敏な部分であるため、非常に物が見えにくくなります。
かつては治療不可能とされていましたが、最近では手術でほとんど黄斑円孔は閉鎖することができるようになりました。加齢黄斑変性同様、高齢者に多い病気ですが、眼への過度の衝撃などで、若い人にも起こることがあります。 - 加齢黄斑変性
-
加齢に伴い眼の網膜にある黄斑部が変性を起こす疾患です。症状としては網膜の中心部である黄斑に障害が生じ、見ようとするところが見えにくくなります。日本ではあまり馴染みがなかった病気ですが、欧米では成人の失明原因の第1位で決して珍しくありません。これまでは有効な治療法がなかったのですが、最近いくつかの治療法が新たに開発されており、早期発見により、ある程度の視力が維持できるようになってきました。
- 網膜裂孔・網膜剥離
-
目の内部を満たす硝子体は通常ゼリー状ですが、加齢により一部が液状化し、硝子体自体が眼球の動きに連動して移動するようになります。その際硝子体に網膜が引っ張られることで、裂け目(網膜裂孔)ができたり、裂け目から水が入ることで網膜がはがれる(網膜剥離)ことがあります。
また、若い方でも格闘技や球技などで強い衝撃を受けた場合、網膜が剥離する場合もあるので注意が必要です。
網膜裂孔の段階であればレーザー治療で進行を抑えますが、網膜剥離が発生してしまうと手術での対応となります。 - 角膜変性症
-
顆粒状角膜変性症は、角膜に顆粒状の混濁が生じる遺伝性の病気です。若い頃は混濁が軽度なため自覚症状はほとんどありませんが、加齢とともに混濁が広がると視力が低下します。
帯状角膜変性症は、角膜上皮下にカルシウムが沈着することで帯状に角膜が混濁する病気です。進行すると視力が低下し、痛みを伴うこともあります。
エキシマレーザーを照射し角膜の混濁を除去する治療的角膜切除術(PTK)により、視力を改善させることができます。◎顆粒状角膜変性症
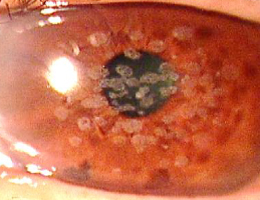 PTK前
PTK前 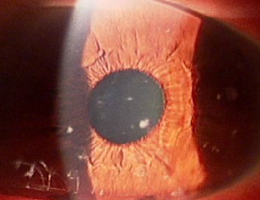 PTK後
PTK後 ◎帯状角膜変性症
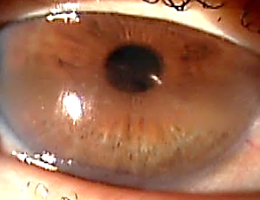 PTK前
PTK前 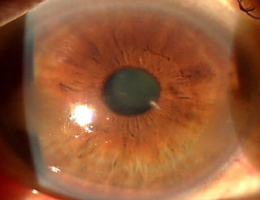 PTK後
PTK後 - ドライアイ
-
最近ではよく耳にすることが多くなったドライアイ。
ドライアイとは、涙の分泌量が減ったり、量は十分でも涙の質が低下することによって、目の表面を潤す力が低下した状態をさします。
現在、日本では約800万人もの方がドライアイであるといわれ、国民病のひとつと言っても過言ではありません。ドライアイの原因と症状
ドライアイは、液晶画面の長時間の凝視などによりまばたきの回数が減少することで、涙の量が足りなかったり涙の質のバランスが崩れ、十分な涙が目に行きわたらなくなることが主な原因でおこります。さらに目の表面の細胞を傷つけてしまうことも多く、目のかすみや視力の低下、さらには角膜や結膜への影響も懸念されます。まれに「シェーグレン症候群」などの疾患を伴っているケースもありますので、なるべく早めに眼科にご相談ください。
また、涙の成分はほとんど水分ですが、涙が蒸発しないように表面に油の層があります。この油を分泌しているのが睫毛の付け根にあるマイボーム腺です。マイボーム腺の働きが低下することで涙が蒸発しやすくなり、ドライアイの症状がひどくなる場合があります(マイボーム腺機能不全)。現代日本人のドライアイの多くに、このマイボーム腺が関係していると言われています。
正常な目
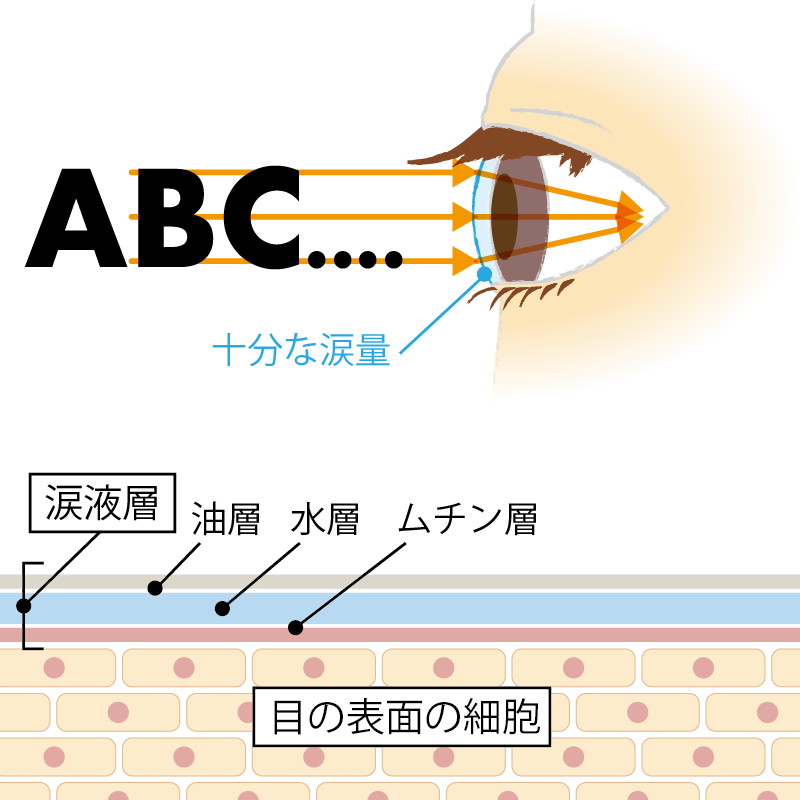
十分な涙に守られた健康な目の表面
ドライアイの目
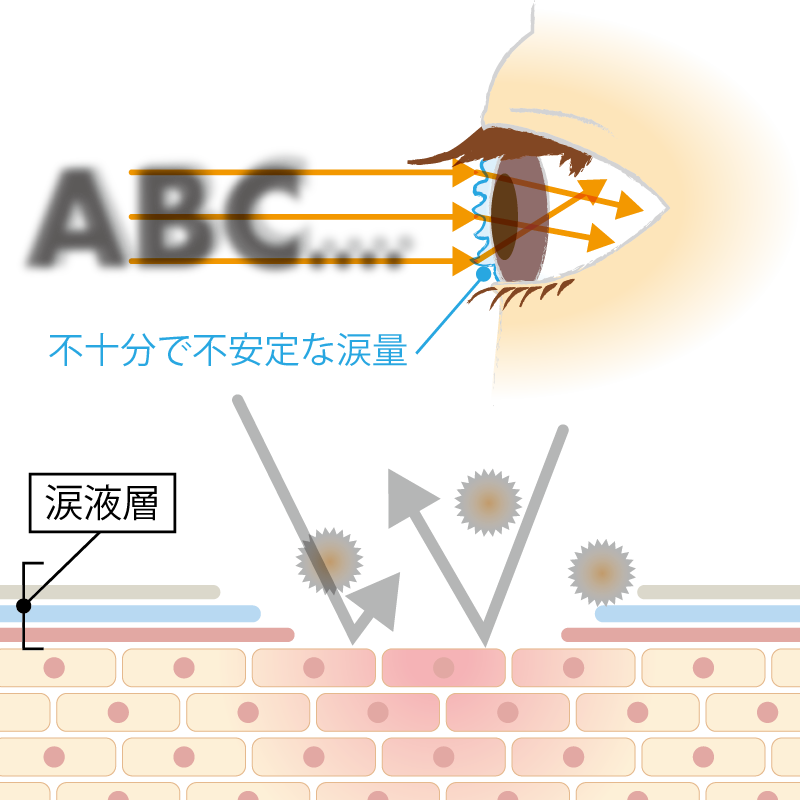
涙量が減少し、目の表面にゴミやホコリが直接触れて傷ができやすい状態。さらに不安定な涙量は光の進行にも影響し、視機能低下のおそれも。
※画像は説明のために誇張したイメージです。程度には個人差があります。
ドライアイへの対応
ドライアイの場合、まずは点眼による治療で様子を見るのが一般的ですが、点眼薬で改善が見られない場合、当院ではその他の治療も行なっています。涙の出口をふさいで涙をためる「涙点プラグ」による治療、また最近では医療機器の進歩により、特殊な光を目の周りに短時間当てるだけの「IPL治療」も可能になり、患者様の負担が軽減され、ドライアイ治療の選択肢が広がりました。
- 点眼による治療
- 涙点プラグによる治療
- IPLによる治療
ドライアイの治療は、診察・適応検査をしっかり行い、さらに各治療方法のメリット・デメリットを十分ご理解いただいた上で行います。不明な点などは医師・スタッフに何でもお気軽にご相談ください。
- コンタクトレンズ
-
コンタクトレンズは直接眼にのせて屈折異常(近視、乱視、遠視、老視)を矯正する、法律で定められた「高度管理医療機器」ですので、眼科医の処方により正しく使用することが大切です。
また、後々の定期検診も、快適にコンタクトレンズを使用するためにとても重要です。
当医院では、初めてコンタクトレンズを装用される方のご相談や、日頃から装用されている方の定期検査やお悩みの相談など、コンタクトレンズに関するあらゆることについて専門医が対応しております。 - 眼瞼下垂(がんけんかすい)
-
眼瞼下垂とは、加齢やコンタクトレンズの長期使用などが原因で、まぶたが下がって開けにくくなる状態のことを言います。
垂れ下がったまぶたを上げるために、ふだんは使わない額や後頭部の筋肉まで使うことで、「頭痛」や「肩こり」の原因にもなります。 - 飛蚊症(ひぶんしょう)
-
明るい場所や白いものを見つめている時、蚊やクモの巣、雲のような浮遊物の影が目の動きに追随して見える症状です。加齢などに伴う生理的な飛蚊症と、病的な飛蚊症があります。
とくに病的な飛蚊症は、網膜剥離の初期症状や糖尿病網膜症の症状として現れることもあるので、症状を自覚したら注意が必要です。
その他、結膜炎(細菌性・ウイルス性・アレルギー性)、麦粒腫(ものもらい)、眼精疲労など、眼科全般。(目に関するお悩みは何でもご相談下さい。)
下の各項目をクリックすると詳細が表示されます。
小児眼科
大切なお子様の「目」に関するご相談は、視能訓練士(略称CO/旧略称ORT)が多数在籍(2024年現在12名)している当院までどうぞ。近視進行抑制治療(マイオピン点眼治療)、弱視に関するお悩みなど、なんでもお気軽にご相談ください。
先端医療・手術
当医院では一般眼科・小児眼科に加え、先端医療・手術にも積極的に取り組んでおります。





